脳血管疾患、神経難病、脊髄損傷、その他多くの疾患で「身体が動かない」という症状は大きな問題です。患者様や家族の方から「筋力がないからダメなのですよね」「筋力をつけなくてはいけないですよね」と聞かれることがありますが、神経が関わる病気において、この考え方は必ずしも正解ではありません。
筋力はトレーニングすればある程度は回復します。しかし、長期のリハビリで苦しんでいる方は、多くがそれ以外の要素で問題を起こしています。
脳はあらゆる働きを司っていますが、その中でも大きな機能が運動系と感覚系です。運動系とは身体を動かす機能、感覚系とは身体のあらゆる部位から情報を受け取る機能です。身体を動かす能力ももちろん大切なのですが、自分の身体がどのような状態にあるのかわからないと、適切な動きにつながりません。運動において運動系と感覚系は車の両輪のように大切な機能です。
脳の表面には「大脳皮質」という神経細胞の集まりがあり、運動と感覚に関する中枢(司令塔のような存在)もここに含まれます。運動と感覚に関する中枢をそれぞれ「運動野」「感覚野」と言います。下の図は脳を前後ふたつに割った図です。脳の表面にある茶色の薄い層が大脳皮質です。
 運動系であれば運動野→脳の中→脊髄→上肢・下肢、と神経を介して筋肉に命令を伝え、感覚系であれば逆に、上肢・下肢→脊髄→脳の中→感覚野というように情報を伝えます。
運動系であれば運動野→脳の中→脊髄→上肢・下肢、と神経を介して筋肉に命令を伝え、感覚系であれば逆に、上肢・下肢→脊髄→脳の中→感覚野というように情報を伝えます。
脊髄とは脊柱(背骨)の中を通っている神経の束のことをさします。脳から脊髄までの神経を「中枢神経」、脊椎から外に出て上肢・下肢に分布している神経を「末梢神経」と呼びます。
これら神経の障害によって運動系や感覚系の働きが低下・消失することを「麻痺」と呼びます。麻痺は直接何らかの外力で神経が傷ついて起こることもありますし、血管の障害により、神経細胞に酸素が行き届かないことで障害を起こすこともあります。
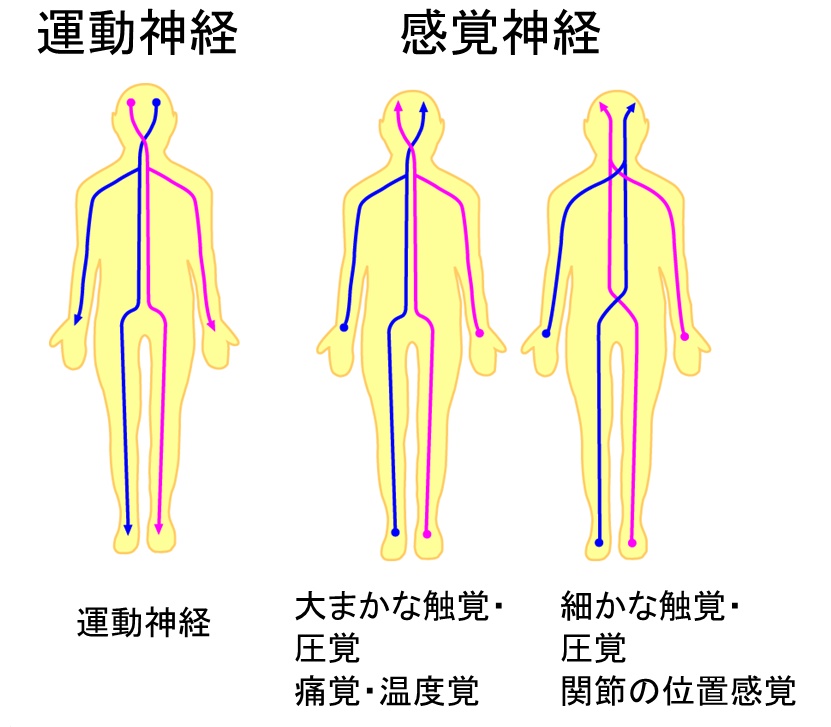 上の図は運動神経、感覚神経それぞれの経路を図で示したものです。
上の図は運動神経、感覚神経それぞれの経路を図で示したものです。
運動神経は大脳皮質の運動野を出て、延髄で左右反対側に移動します。運動神経は別名「錐体路」と呼ぶので、この左右交叉を「錐体交叉」と呼びます。左右に移動した運動神経はそのまま上肢や下肢に分布します。
運動神経が概ねひとつの経路で説明できたのに対して、感覚神経はその種別によって通過する経路が変わります。大まかな触覚や痛み、温度を伝える神経は脊髄に入ってすぐに反対側に交叉します。一方で細かな触覚や関節の位置などを伝える神経は脊髄ではなく、もっと上の延髄で交叉します。いずれも最後は大脳皮質の感覚野に到着します。
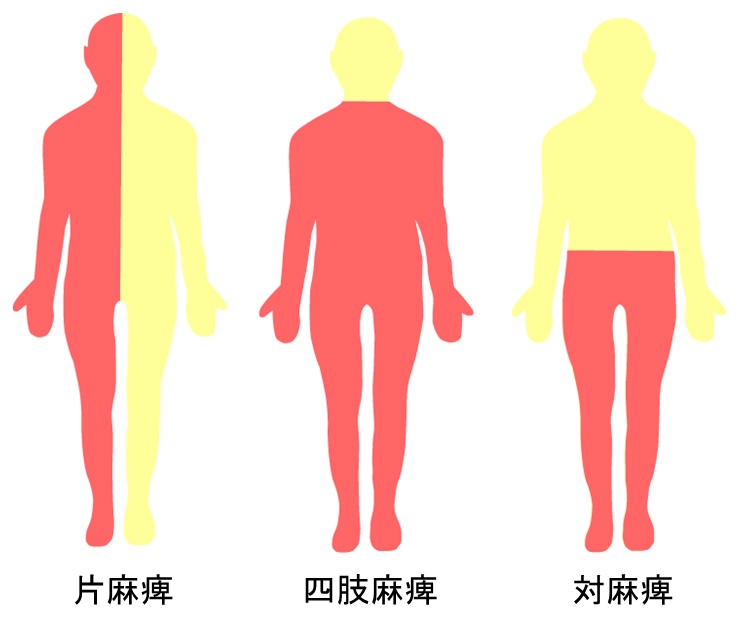
運動系も感覚系も場所は違っても、そのほとんどが左右反対に交叉します。そのため、もし左脳に何らかの損傷が起こった場合、麻痺が起こるのは右半身です。右脳の損傷なら左半身に麻痺が起こります。このような半身麻痺を「片麻痺」と呼びます。
他に左右の上肢・下肢いずれも麻痺した状態を「四肢麻痺」、左右下肢のみの麻痺を「対麻痺」と呼びます。このような麻痺は脊髄損傷でよく見られ、頸髄であればそこから下の上肢・下肢が麻痺するため「四肢麻痺」となります。胸椎より下の脊髄が損傷すれば両下肢が麻痺し「対麻痺」となります。
 麻痺の運動障害を考える時、自動車をイメージするとわかりやすいと思います。
麻痺の運動障害を考える時、自動車をイメージするとわかりやすいと思います。
運転手を運動野、ハンドルからエンジンまでの電気系統を神経、エンジンを筋肉とします。麻痺による障害は運転手や電気系統のトラブルと言えます。エンジン(筋肉)をいくら修理しても、それでは動かないのです。
ただし、運転手や電気系統のトラブルにより、長い期間エンジンが正常に動かないと、次第にエンジンも劣化していきます。そのような廃用症候群による筋力低下は起こりうるので、それに関しては神経の問題と別に予防していく必要があります。
運動系には単純な動きの命令を伝達する機能もあれば、そこに調整を加える機能もあります。脳の最も表層にある大脳皮質は、身体を動かす命令をまず出しますが、その動きを調整するのは途中にある大脳基底核や小脳などが担っており、その部分の損傷では動きがぎこちなくなったり、コントロールが効かなくなったりします。
車でいうと運転手の問題なのか、同じ電気系統でもハンドルに関するものなのか、動力系なのか、オートマチックシステムに関するものなのかで、トラブルの症状が変わるのと同様です。
動かそうと思っても身体が動かない状態や反応しない状態、筋肉の力が入らない状態、逆に力が入りすぎてしまう状態も「麻痺」と私たち医療従事者は呼びます。一方で、動きがぎこちない状態やコントロールがきかない状態は「協調機能障害」や「失調症」とも呼ばれます。そのあたりは専門的な区分になるので、ここではそういう呼び方もあるのだというくらいに思っていただくと良いと思います。
感覚系も多くの機能を有しています。触られた感覚や痛み、温かい冷たいなどの情報も感覚系ですが、自分の身体が現在どのような姿勢をとっているか情報を伝えるのも感覚系の役割です。
足底の感覚、関節の位置感覚、筋肉の張力状態などから脳は身体の状態を把握します。それらは運動と密着に関連しています。例えば歩行中、感覚障害があると身体は足が地面に付いていることがわからないので、下肢に力を入れることができません。意識ではわかっていても身体が反応しないのです。
ーーーー
一度壊死した神経は蘇りません。脳内の損傷に関しては、残存している部分が壊死した部分をカバーする形で、新しい神経ネットワークを作ることが知られています。脳血管疾患のリハビリにおいては、このネットワーク作りを促すことを目標に訓練を行います。
運動麻痺においては誘導しながら本人に手足を動かしてもらうところから始めます。神経ネットワークの構築には、実際にご自身で脳から命令を出してもらうことが大事になります。疲労や無理のない範囲で行っていくことが大切です。
感覚麻痺においては、単独で回復を図るというよりも、運動麻痺に対するリハビリを行い、そちらの回復に伴って感覚系も向上していくということが多いように思います。それは感覚において筋肉や関節が関連する要素も大きく、それらの機能が運動によって回復していくためだと考えられます。
患者様の中には、脳血管疾患の発症後に麻痺肢(麻痺している上肢あるいは下肢)に異常な感覚を感じる方がいます。触れられただけで痛みを感じたり、何もしなくても痺れがあったりと不快な感覚が続き、身体が動かないことと並んで深刻な症状となります。
このような感覚障害に対して、リハビリでは治療技術の確立が遅れています。様々な試みは行われているものの、十分な効果を実証できていないのが現状です。
リハビリでは感覚麻痺単独に対する治療は少なく、運動機能と一緒に回復を促すというのが(おそらく先進的に治療を試行している施設以外では)現状だと思います。
脳血管疾患の機能回復は発症から時間が経つほど緩徐になりますが、運動麻痺においても同様です。一方で感覚麻痺については報告がほとんどないのが現状です。感覚は主観であり評価がしにくいことと、リハビリにおいて効果的な治療が確立されていない現状も反映されていると思います。
ただし、運動麻痺にしても感覚麻痺にしても、回復が脳の状態に大きく依存しているのは間違いありません。経過を見ながら、麻痺の回復を促す訓練と並行して、能力獲得のための訓練(利き手交換や補装具を取り入れた訓練など)を順次取り入れていく必要があるでしょう。
